Traitement des séquelles de lésions myo-aponévrotiques au niveau du triceps sural avec les ondes de choc radiales

Les lésions myo-aponévrotiques au niveau du triceps sural sont fréquentes chez les sportifs professionnels ou loisirs.
Une absence de traitement ou une mauvaise prise en charge thérapeutique peut entrainer des séquelles fibreuses invalidantes pour nos patients.
Les Ondes de Choc Radiales (RPW) seront d’une grande utilité pour venir à bout de ses cicatrices fibreuses.
ANATOMIE FONCTIONNELLE ET PHYSIOPATHOLOGIE
Anatomie du triceps sural
Le triceps sural est formé par : (Fig. 1 ; Fig. 2)
- Gastrocnémien médial (GM)
- Gastrocnémien latéral (GL)
- Soléaire
- + le plantaire grêle
Les gastrocnémiens :
- Ils s’insèrent sur les coques condyliennes
- La structure tendineuse se poursuit par une lame aponévrotique superficielle postérieure relativement épaisse distincte du soléaire pour former le tendon calcanéen
- Le GM, descends le plus bas que GL
- Ce sont des muscles bi articulaires avec une disposition pennée des fibres
Le soléaire :
- Il s’insère sur l’extrémité supérieure de la face postérieure du tibia et de la fibula par des lames tendineuses planes qui se poursuivent en descendant en intra-musculaire au centre de la masse musculaire dans un plan frontal
- L’expansion aponévrotique descend vers le bas pour former avec celle du GM le tendon calcanéen
- C’est un muscle mono articulaire
+ le muscle plantaire : (plantaire grêle)
- Petit muscle vestigial du mollet, d’environ 10 cm de long dont l’insertion proximale se situe dans la région fémorale supra-condylienne latérale, au-dessus et en dedans du GL
- Il se poursuit par un long tendon qui chemine entre les jumeaux et le soléaire pour s’insérer le plus souvent sur le bord postéro-médial du calcanéus
- Il est absent dans 7 à 20% des cas
[caption id="attachment_1062" align="aligncenter" width="387"]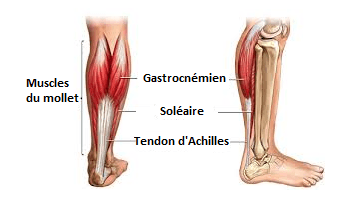 Fig. 1 : Triceps sural[/caption]
Fig. 1 : Triceps sural[/caption]
[caption id="attachment_1063" align="aligncenter" width="84"] Fig. 2 : Plantaire grêle[/caption]
Fig. 2 : Plantaire grêle[/caption]
Fonction du triceps sural
Le soléaire :
- La marche à vitesse normale en terrain plat met principalement en jeu le soléaire lors de la phase de propulsion
- Il est considéré comme un muscle statique lent
Les gastrocnémiens :
- Le GM est rapide à contraction explosive. Il entre en jeu lors des accélérations décélérations, sauts, impulsions. Il est plus fatigable.
- Le GM soumis à des contraintes plus intenses est le plus souvent lésé
+ le muscle plantaire : (plantaire grêle)
- Fléchisseur accessoire de la cheville
- Il soulève le muscle GM en contraction et favorise les décollements inter-aponévrotiques. Il retarde également leur cicatrisation s’il y est incarcéré
Mécanisme lésionnel
Dans 90% des cas, il s’agit de lésions intrinsèques :
- Contraction violente associée à un étirement maximal
- Flexion dorsale du pied, extension du genou
- Démarrage, accélération
- Sports : tennis, basket, handball, football
- Facteurs favorisants : fatigue, déshydratation, froid, humidité, rétractions
- Age : 30/45 ans
Diagnostic de la lésion aigue
Le diagnostic de la lésion aigue est avant tout clinique. Il précise les circonstances d’apparitions, le type et l’étendue de la douleur, l’impotence fonctionnelle (marche possible ou non), etc.
L’échographie (ou l’IRM) initiale, faite dans les premiers jours, est parfois faussement rassurante. C’est le décollement péri aponévrotique tardif, entre le gastrocnémien médial et le soléaire, qu’il faut craindre.
Une échographie au 15ème-20ème jour s’impose pour vérifier si le décollement péri-aponévrotique tardif, nécessite d’être ponctionné.
L’échographie précisera le siège et la nature de la lésion (soléaire, GM, GL, plantaire grêle, tendon fléchisseur propre de l’Hallux, tibial post) et éliminera : rupture d’un kyste synovial, phlébite, lésion musculaire tumorale, etc.
PHYSIOPHATOLOGIE
Exemple du tennis leg
Le gastrocnémien médial (GM) est le 4ème muscle le plus atteint par la déchirure après le quadriceps, les ischio-jambiers et les adducteurs.
En cas de sollicitation intense, on peut observer au niveau du GM une désinsertion musculo-aponévrotique.
En situation pathologique, il peut se produire un décollement aponévrotique. L’espace entre le muscle va alors être comblé par du sang. Cette présence de sang va venir comprimer le muscle et déclencher les douleurs. Plus la quantité de sang est importante, plus la compression et la douleur seront importantes.
Ce décollement se fait majoritairement entre le gastrocnémien médial et le soléaire. (Fig. 3a ; 3b)
[caption id="attachment_1064" align="aligncenter" width="300"] Fig. 3a et 3b : décollement aponévrotique entre GM et soléaire[/caption]
Fig. 3a et 3b : décollement aponévrotique entre GM et soléaire[/caption]

La récupération fonctionnelle
Plusieurs phases vont se succéder du traumatisme jusqu’à la consolidation et surtout la récupération fonctionnelle du muscle lésé :
- Inflammation
- Cicatrisation
- Récupération
- Réadaptation / entraînement
L’obstacle majeur à la guérison après une lésion musculaire est la fibrose définie comme une sur-prolifération anormale, chronique et irréversible de la matrice extra cellulaire. La fibrose interfère par la suite avec la régénération musculaire ayant pour effet une altération de la fonction du muscle ainsi qu’une altération du tissu environnant pouvant être responsable d’une augmentation du risque de récidive
La cicatrisation
Afin d’obtenir une cicatrisation de qualité, d’éviter la chronicité et diminuer le risque de récidive le kinésithérapeute devra favoriser une parfaite cicatrisation musculaire, cicatrisation conjonctive et cicatrisation de l'intimité myo-conjonctive.
Le tissu cicatriciel non fonctionnel est associé avec une altération de la mécanique d'allongement des tissus musculaires, une flexibilité réduite, des réductions persistantes de la force excentrique, une atrophie à long terme du muscle lésé et altérations générale de la biomécanique des membres inférieurs.
On retrouve classiquement 2 contextes cliniques :
- Pas de guérison dans les délais habituels
- Accident récidivant au même endroit
Lésions séquellaires
Les lésions séquellaires sont les suivantes:
- Précoces :
- Hématome organisé, Ossification intra-musculaire débutante
- Tardives :
- Nodule fibreux, dégénérescence fibreuse, lésion kystique, calcification – ossification, séquelle de désinsertion, séquelle de rupture
BILAN DIAGNOSTIC DE LA LESION MYO-APONEVROTIQUE CHRONIQUE DU TRICEPS SURAL
Interrogatoire
- Histoire du (ou des) traumatismes
- Détail des traitements suivis
- Gêne fonctionnelle actuelle
- Reprise sportive prématurée
Examen clinique
La palpation
- Douleur au niveau du siège de la lésion. (GM, GL, soléaire, jonction myo-tendineuse)
- Induration plus ou moins volumineuse palpable et plus ou moins mobile
- Présence de Trigger Points, des douleurs myofasciales associées, tensions, zones de restrictions au niveau de la loges postérieure de jambe
La mise en tension
La mise en du triceps sural peut réveiller la douleur
- Gastrocnémiens : flexion dorsale de cheville- genou en extension
- Soléaire : flexion dorsale de cheville – genou en flexion
On pourra même noter une diminution des amplitudes de flexion dorsale de cheville ((genou en extension).
La contraction musculaire
La contraction musculaire peut réveiller la douleur (montée sur la pointe des pieds, douleur à la course, à l’accélération, etc.)
Examens complémentaires
Echographie (Fig. 3b) et/ou IRM : ils sont indispensables pour confirmer le diagnostic et permettre d’entreprendre un traitement kinésithérapique adapté.
- Ils préciseront le siège et l’importance de la fibrose
- Elimineront la présence de kyste liquidien, phlébite, lésion musculaire tumorale, etc.
TRAITEMENT
Le traitement se veut avant tout rééducatif. Il comporte une association Ondes de Choc Radiales – Kinésithérapie.
Ondes de Choc Radiales (RPW)
Avant de débuter tout traitement, il est nécessaire d’effectuer un examen clinique précis afin de poser un diagnostic kinésithérapique et de vérifier l’absence de contre-indication.
Les R-PW pourront être utilisées sur les séquelles de lésions myo-aponévrotiques (cicatrices fibreuses) après authentification par échographie ou par IRM.
Le traitement par R-PW doit être expliqué au patient afin de l’impliquer et de minimiser ses craintes éventuelles (douleurs).
Il comprend en général :
- 3 à 4 séances de R-PW sur la zone fibreuse à raison d’une fois par semaine
- Complétées par de l’activation musculaire sur la loge antérieure de cuisse ainsi que de la vibration
En dehors des séances d’Ondes de Choc pures « défibrosantes », il est conseillé d’effectuer un traitement myofascial à raison de 2 fois par semaine en utilisant les transducteurs type D-Actors (D-20 ; D-35) ou les Peri-Actor (Knuckle ; Scrapper).
Application de R-PW sur une cicatrise fibreuse au niveau du triceps sural :
- Patient en décubitus ventral, la jambe lésée pendant au bord de la table (triceps sural en tension)
- Recherche palpatoire de la zone indurée témoignant de la fibrose GM
- Protocole de R-PW: (Fig. 4)
- R040, C15
- 15 – 12 Hz ; 1,8 - 2,4 bars ; 2000 chocs
- Mettre du gel à ultra-sons
- Pression manuelle appuyée
- 1 fois par semaine – 3 à 4 semaines
[caption id="attachment_1073" align="aligncenter" width="399"] Fig. 4 : RPW sur cicatrice fibreuse au niveau du triceps sural[/caption]
Fig. 4 : RPW sur cicatrice fibreuse au niveau du triceps sural[/caption]
Le traitement sera complété par un traitement myofascial sur le triceps sural : en utilisant les transducteurs type D-Actors (D-20 ; D-35) ou les Peri-Actor (Knuckle ; Scrapper)
Activation musculaire avec transducteurs sur triceps sural : (Fig. 5a ; Fig. 5b)
- Patient en décubitus ventral, pieds reposant sur un coussin (triceps sural en position détente ou de pré-tension)
- D20-S – D20-T – D35
- 15 Hz ; 2 - 3 bars ; 2000 - 3000 chocs
- Utiliser du gel
- Déplacer la pièce à main lentement sans interruption sur la surface de la peau dans la direction des fibres musculaires, du distal vers le proximal (Smoothing) sur les gastrocnémiens médial et latéral.
[caption id="attachment_1066" align="aligncenter" width="340"] Fig. 5a : Activation musculaire sur GM[/caption]
Fig. 5a : Activation musculaire sur GM[/caption]
[caption id="attachment_1067" align="aligncenter" width="356"]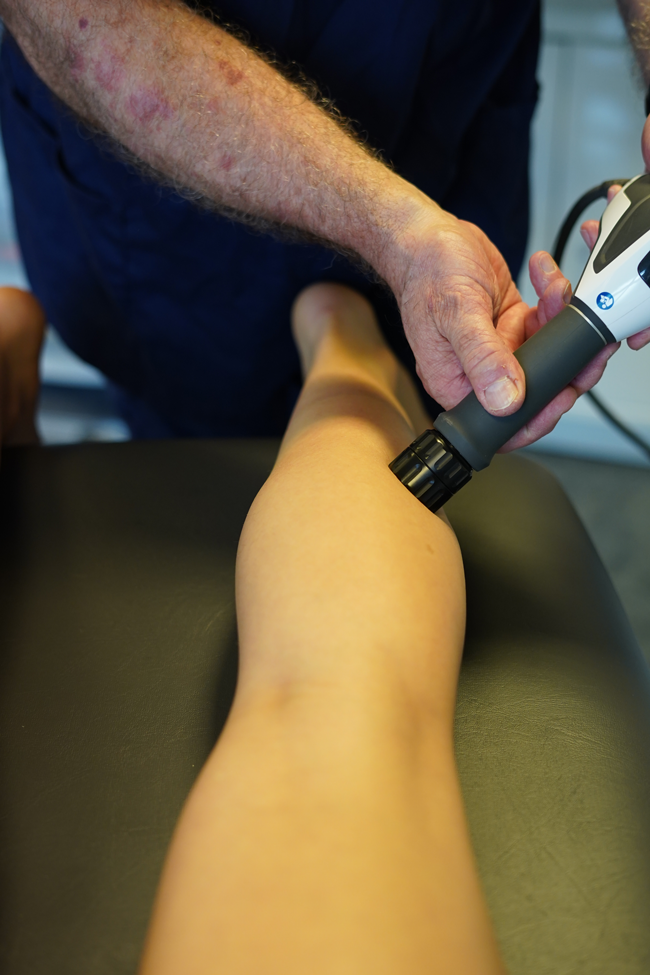 Fig. 5b : Activation musculaire sur GL[/caption]
Fig. 5b : Activation musculaire sur GL[/caption]
-
Traitement myofascial avec transducteurs type Peri Actor :
Le but de ces transducteurs est de libérer les adhérences des fascias (Ondes de Pression tangentiellement aux tissus, au lieu de verticalement) afin d’optimiser les mouvements entre les différentes couches de tissus.
- Patient en décubitus dorsal, genou reposant sur un coussin (quadriceps en position de détente)
- Ne pas utiliser de gel avec les peri-actors
- Knuckle : au niveau des cloisons intermusculaires (Fig. 6a)
- Entre les GM et GL
- Entre les loges postérieure et externe de jambe
- 17- 21 Hz ; 0,8 - 3 bars ; 500 -1000 chocs
- Scraper: Au niveau des fascias superficiels de la loge post de jambe (Fig. 6b)
- 17 - 21 Hz ; 0,8 - 3 bars ; 500 – 1000 chocs
[caption id="attachment_1068" align="aligncenter" width="341"] Fig. 6 : Knuckle entre GM et GL[/caption]
Fig. 6 : Knuckle entre GM et GL[/caption]
[caption id="attachment_1069" align="aligncenter" width="346"] Fig. 6b : Scraper sur fascia superficiel du triceps sural[/caption]
Fig. 6b : Scraper sur fascia superficiel du triceps sural[/caption]
Vibration : V25 ; V40 (Fig. 7a ; Fig. 7b ; Fig. 7c)
- La vibration appliquée au niveau de tout le système Suro-Achiléo-Calcanéo-Plantaire (SCAP) complètera le traitement
- 28 - 35 Hz ; 2 - 3 bars ; 3000 – 5000 chocs
[caption id="attachment_1070" align="aligncenter" width="444"] Fig. 7a : Vibrations sur l’aponévrose plantaire[/caption]
Fig. 7a : Vibrations sur l’aponévrose plantaire[/caption]
[caption id="attachment_1071" align="aligncenter" width="445"] Fig. 7b : Vibrations sur GM[/caption]
Fig. 7b : Vibrations sur GM[/caption]
[caption id="attachment_1072" align="aligncenter" width="440"] Fig. 7 : Vibrations sur GL[/caption]
Fig. 7 : Vibrations sur GL[/caption]
Kinésithérapie associée
Les Ondes de Choc Radiales peuvent être utilisées soit seules, soit en complément d’autres techniques rééducatives.
En cas de séquelles fibreuses de lésion musculaire au niveau du triceps sural, la rééducation comprendra :
- Travail sur vélo et/ou éliptique afin de revasculariser la région lésée
- Renforcement musculaire progressif (excentrique et concentrique)
- Etirements adaptés
- Travail de réadaptation à l’effort
CONCLUSION
Ce qu’il faut retenir :
- Les Ondes de choc radiales nous sont d’une grande utilité pour la kinésithérapie des cicatrices fibreuses consécutives à une lésion musculaire insuffisamment ou non traitées.
- Elles seront associées aux séances de kinésithérapie conventionnelles
- Le traitement RPW comprendra 3 séances par semaines :
- 1 fois par semaine : une séance de R-PW à visée « défibrosante » (+ activation musculaire + vibrations) terminera la séance de rééucation.
- 2 fois semaines : un traitement de R-PW à visée « myofascial » clôturera la séance de kinésithérapie
La douleur est un signe qu’il ne faut pas négliger. Si cette dernière est prononcée et/ou perdure trop longtemps, il est conseillé de consulter un médecin.
Pour plus d’informations sur les solutions thérapeutiques proposées, cliquez ICI.
| Abonnez-vous à notre chaîne LinkedIn dédiée uniquement aux professionnels de santé sur laquelle vous retrouverez toute notre actualité hebdomadaire liée à notre domaine ! |  |
Auteur : Thierry ALLAIRE – Kinésithérapeute du Sport
Consultant Chattanooga/DJO pour les Ondes de Choc
Sources / Illustrations : Thierry ALLAIRE, DJO France
Bibliographie :
- Bonnel F, Marc T. Le muscle : Nouveaux concepts. SAURAMPS MEDICAL; 2009. 559 p. (Spécialité Med)
- Guillodo Y, Bouttier R, Saraux A. De la clinique à l’imagerie : signes de gravité et d’indisponibilité sportive d’une lésion musculaire. J Traumatol Sport. 2012;29(4)
- Brasseur JL, Renoux J. Echographie du muscle. SAURAMPS MEDICAL; 2016. 294 p.
- Kisch, T; Wuerfel, W; Repetitive shock wave therapy improves muscular microcirculation. J Surg Res. 2016 Apr;201(2):440-5.
- BecK and al: Fascia treament with shock waves. 2017 – Level 10
- Joanisse S, Nederveen J, Snijders T, McKay B. Skeletal Muscle Regeneration, Repair and Remodelling in Aging: The Importance of Muscle Stem Cells and Vascularization. Gerontology. 20 oct 2016;63(1):91‑
- Di Palma E: Intérêt de la combinaison ondes de choc radiales et infrasons dans les douleurs myofasciales . Profession Kiné n°13 p 11-14
- Gleitz M: Myofacial Syndromes and trigger point. 2011 – Level 10
- Allaire T: Les ondes de choc en 2020 : Utilisation en kinésithérapie Kiné Actualité n°1558 janvier 2020
- Guilhem G, Cornu C, Guevel A. Neuromuscular and muscle-tendon system adaptations to isotonic and isokinetic eccentric exercise. Ann Physicial Rehabil Med. Juin 2010;53(5):319‑
- Jarvinen M, Lehto M. The effects of early mobilisation and immobilisation on the healing process following muscle injuries. Sports Med. févr 1993;15(2):78‑
- William M – Ondes de choc ; Effets physiologiques ? Un soutien à nos techniques manuelles en agissant notamment sur la cellule vasculaire Kiné Actualité n°1514 janvier 2018
