Comment intégrer le Laser Haute Puissance dans le traitement des entorses de cheville?

Nous allons dérouler dans cet article le traitement de l’entorse latérale de la cheville versus Laser Haute Huissance (HPL). Avant de décrire les mécanismes, éléments en causes et le traitement laser, il conviendra de définir les différentes phases de cette pathologie, des plus fréquentes en traumatologie. Sont exclues de cet article les entorses avec fracture.
EPIDEMIOLOGIE
L’entorse latérale de la cheville est le trouble musculo-squelettique le plus important dans la population (80% des traumatismes de la cheville), et non pas simplement dans le milieu sportif. Mal soignée, elle peut engendrer des troubles sur toutes les chaînes physiologiques montantes.
ANATOMIE
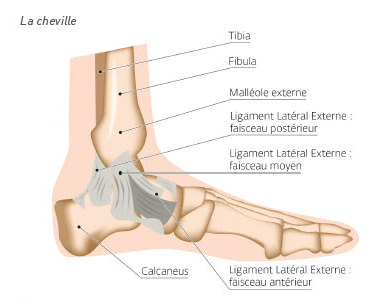
Rapidement nous vous rappelons les principaux points de l’anatomie de la cheville et surtout ses connections douloureuses induites.
La principale articulation de la cheville est l’articulation talo-crurale, type ginglyme, qui doit toujours être associée en termes de diagnostic et rééducation, aux autre articulations distales, constituant les arches plantaires. Ce complexe global permet les mouvements d’inversion et éversion.
Au niveau ligamentaire, nous retiendrons les 3 principaux ligaments collatéraux que sont le talo-fibulaire antérieur, le calcanéo-fibulaire et le talo-fibulaire postérieur.
Système musculaire
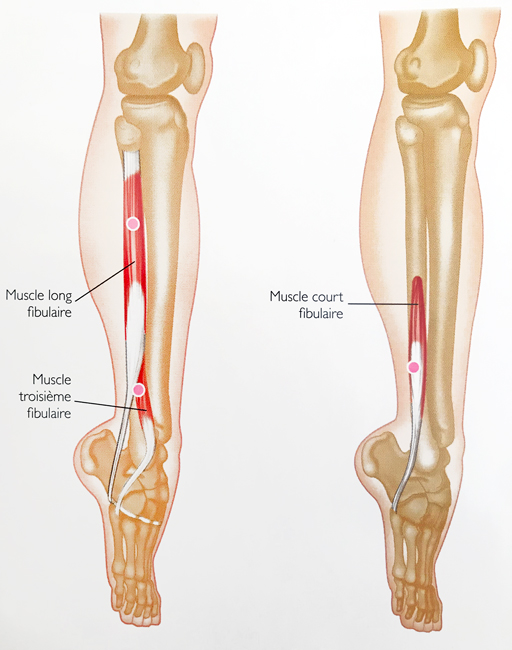
Concernant le système musculaire, qu’il conviendra d’examiner aussi, nous retiendrons les muscles fibulaires avec :
- Long fibulaire (de la tête de la fibula et 2/3 proximaux de sa face latérale jusqu’à la face plantaire du cunéiforme et la base du 1er métatarsien)
- Court fibulaire (moitié distale de la face latérale de la fibula et sur les septums inter-musculaires jusqu’à la tubérosité du 5éme métatarsien)
- Troisième fibulaire (du bord antérieur de la fibula distale à la base du 5ème métatarsien)
Cette configuration anatomo-physiologique va nous obliger à prendre en considération les douleurs annexes que sont : les douleurs articulaires au niveau du naviculaire et de la tête du 5ème métatarsien, musculaire des fibulaire et des arches longitudinales et transversales.
PHYSIOPATHOLOGIE
Le mécanisme lésionnel de la cheville comporte en général 2 phases :
- Une première qui amène l’articulation talo-crurale en inversion
- Une deuxième qui produit une compression de bas en haut.
Cette conjonction de ces 2 facteurs entraine l’entorse latérale de la cheville qui lèse plusieurs ligaments en fonction de la gravité et suivant une hiérarchie :
- talo-fibulaire antérieur en premier
- calcanéo-fibulaire ensuite
- talo-fibulaire postérieur en dernier
CAS CLINIQUE
La clinique repose essentiellement sur l’anamnèse et la sémiologie.
L’examen clinique en urgence n’étant pas toujours en concordance avec la réalité ligamentaire, il est important de réitérer ce type d’examen à 3 voire 5 jours post-traumatiques.
CLASSIFICATION ET DIAGNOSTIC DIFFERENTIEL
a) Classification
En dehors de la classification habituelle en 3 stades, de Lécluse nous propose une classification en 4 grades incluant la démarche protocolaire suivante:

b) Diagnostic différentiel
De manière non exhaustive, quelques pathologies seront à écarter :
- Les lésions isolées de la syndesmose tibio-fibulaire qui risquent d’être confondue avec une lésion du ligament collatéral latéral
- Des fractures du 5ème métatarsien ou de la malléole latérale
- L’entorse des articulations de Chopart, Lisfranc
- Les luxations de tendons fibulaires, assez rares
LES EXAMENS COMPLEMENTAIRES
L’imagerie demeure un élément important afin de préciser le diagnostic et suivre l’évolution de la pathologie.
En premier lieu la radiographie peut être prescrite afin d’éliminer toute fracture (15% des cas). Ensuite vient l’échographie qui devrait être un examen fondamental pour cette pathologie. Malheureusement elle est souvent sous utilisée car demandant un matériel performant, et donc très onéreux. Enfin l’IRM ou le scanner : chacun ayant sa spécificité, pour l’étude fine des ligaments privilégier l’IRM, pour les suspicions de petites fractures le scanner jouera pleinement son rôle.
Toutes ces indications seront le résultat d’un suivi de la classification de de Lécluse et d’une décision médicale.
LE TRAITEMENT COMPLEMENTAIRE AU LASER EN FONCTION DES STADES
a) La Rééducation
La rééducation se déroule classiquement en 4 phases ayant chacune des caractéristiques en fonction de la cicatrisation ligamentaire. Cette différentiation va nous permettre de moduler les paramètres du laser afin de mieux cibler son action.
| J0 à J3 | Phase 1 : phase inflammatoire avec œdème fréquent.En premier lieu, le protocole RICE (ou GREC) doit être appliqué afin de lutter contre l’œdème, la douleur. Plusieurs techniques sont alors utilisées en complément : drainage, électrothérapie TENS, contention, cryothérapie, etc. |
| J4 à J10 | Phase 2 : période de prolifération précoce.Une phase de mobilisation articulaire douce peut s’ajouter ainsi que de la proprioception en décharge. |
| J11 à J21 | Phase 3 : phase de prolifération tardive.Cette phase permet un travail proprioceptif progressif ainsi qu’un début d’électrostimulation musculaire ou de renforcement des fibulaires (statique-concentrique-excentrique). |
| J22 à J56 | Phase 4 : modelage et maturation des tissus.C’est la phase de reprise d’activité en fonction de l’évolution et des tests effectués par la thérapeute. La proprioception spécifique devra guider la rééducation. |
Toutes ces phases sont, bien sûr, à moduler en fonction des critères d’évolution, de douleur, de récidives, etc. Chacun appliquera ses propres techniques en fonction de sa sensibilité et du patient sportif ou non.
b) Les Attelles (ou orthèses)
Une large gamme d’attelles (ou orthèses) est à votre disposition. Chaque phase doit correspondre à un type d’orthèse avec 2 objectifs : efficacité et confort. Il existe en effet des attelle spost-traumatique et des attelles de reprise d'activité, comme vous pourrez trouver dans la gamme Cheville de DJO France.
De la phase d’immobilisation, avec cryothérapie intégrée, à la phase de reprise de sport (il convient de privilégier le confort et une tenue « proprioceptive ») en passant par les phases intermédiaires où l’orthèse doit allier tenue et mobilité.

OBJECTIFS DE LA THERAPIE LASER
a) Les avantages
Le traitement laser d’une entorse de la cheville comporte plusieurs avantages :
- Utilisation lors de toutes les phases de traitement
- Non douloureux
- Facilité d’utilisation
- Rapidité de traitement (9 mn en moyenne)
b) Les actions en fonction des phases :
- La vascularisation (longueur d’onde de 1064 nm) permet une augmentation de la circulation entrainant à la fois la baisse de douleur et une résorption de l’œdème plus rapide. Cette caractéristique sera primordiale en phase 1.
- L’oxygénation (longueur d’onde de 980 nm), grâce à l’oxyhémoglobine qui libère l’oxygène pour le métabolisme cellulaire, important pour la phase 2 et la suite du traitement.
- La biostimulation (longueur d’onde de 810 nm) augmente la production d’ATP facilitant la régénération tissulaire nécessaire tout au long des phases de prolifération.
LES TRAITEMENTS LASER
a) Localisations
Le traitement laser doit s’envisager en travaillant sur plusieurs zones distinctes :
- Au niveau du ou des ligaments touchés et ce grâce à la technique circulaire
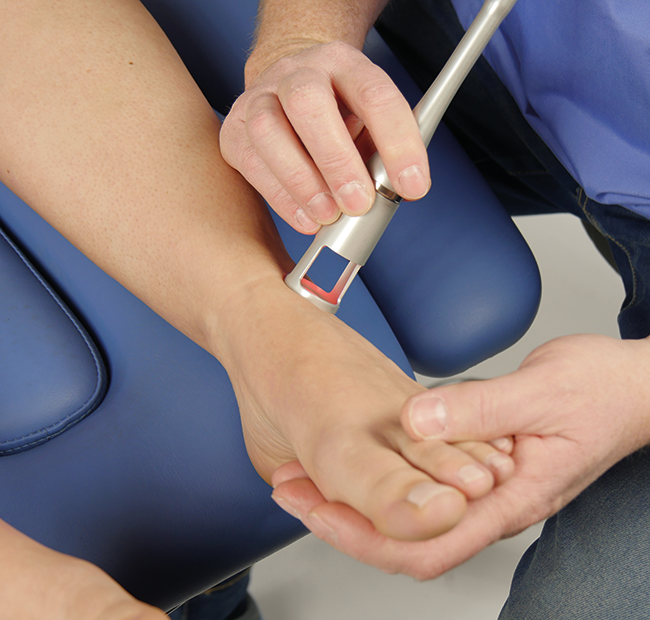
Traitement anti-inflammatoire de la capsule articulaire de la cheville -mode pulsé
- En périphérie de tout le complexe articulaire de la cheville, sans omettre les structures articulaires distales et les muscles fibulaires. Étant donné que la zone est assez étendue, on appliquera le laser selon la technique de balayage en s’arrêtant 1 ou 2 s sur les points exquis (Exemple : l’os naviculaire ou la tête du 5ie métatarsien)
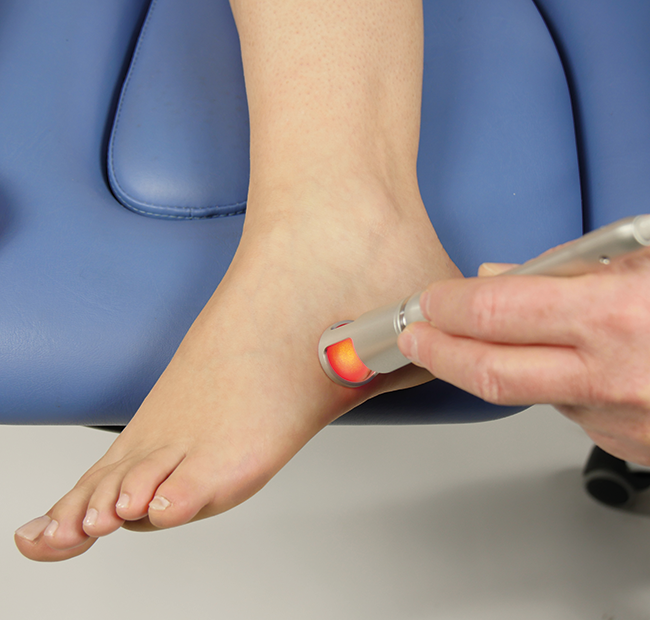
Traitement antalgique m. court fibulaire - mode stochastique
- Au niveau de la racine nerveuse des dermatomes de L4 à S2, grâce à un quadrillage court
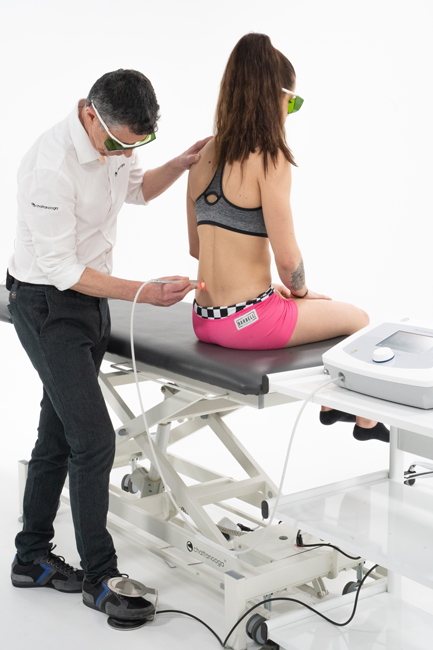
- Sur les points trigger des fibulaires (long, court et troisième), en technique circulaire.
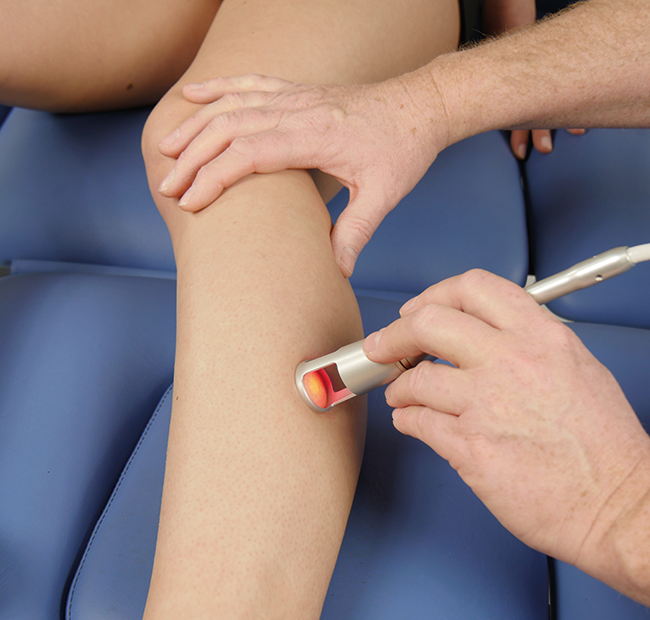
Traitement Trigger m. long fibulaire lors d'entorses de cheville - mode stochastique
b) Pratique
En ce qui concerne la durée, on considère classiquement que 3 applications sur des zones différentes de 3 mn chacune optimisent les résultats.
PHASE 1
L’objectif premier sera de faire baisser l’œdème et la douleur afin de permettre au kiné de commencer des mobilisations au plus vite.
Qui dit phase inflammatoire aigüe, dit mode anti-inflammatoire. Ce mode, avec un rapport cyclique de 30 %, évite tout échauffement. A ce stade, une puissance de 5 W est suffisante, en fonction de la sensation du patient.
La douleur très importante au début. Nous allons donc travailler sur 2 zones : en périphérie de l’articulation (naviculaire, scaphoïde, retinaculum des fibulaires, etc.) en fonction du bilan initial, et au niveau de la racine nerveuse L4-L5-S1.
L’application du mode stochastique amplifie la libération d’endorphines et déclenche le phénomène de Gate Control.
Un traitement quotidien, qui peut déborder sur la phase 2, est indispensable.
PHASE 2
Le processus inflammatoire n’étant plus prédominent, il convient de passer à un mode interrompu. La puissance pourra donc évoluer passant de 5 W à 7 voir 10 W en fonction de la sensation du patient, et toujours en respectant la sensation de douleur.
Dès cette phase, vous pouvez commencer à travailler sur les muscles fibulaires, en débutant par le mode stocastique puis en évoluant vers un mode continu si des contractures apparaissent. Vous garderez une application au niveau de la racine nerveuse.
Appliquer une séance de laser tous les 2 jours est un bon rythme.
PHASE 3 ET 4
Si vous considérez qu’il reste de l’inflammation, vous continuerez le mode interrompu en augmentant votre puissance.
Sinon vous pouvez passer au mode continue aussi bien sur la zone de traumatisme qu’à distance au niveau des fibulaires.
Cette phase est aussi l’occasion de traiter les points trigger des muscles fibulaires en débutant à 7 W de puissance. Soit en traitant 1 mn par point trigger, soit en fonction de votre bilan sur le plus douloureux pendant 2 à 3 mn.
Durant ces phases, vous pourrez traiter avec le laser en adjuvant lors de chaque séance de rééducation en fonction de votre interrogatoire de début de séance.
Exemple : pour la douleur, il faut préférer un traitement stochastique, et pour les courbatures plutôt un mode continu, …
CONCLUSION
Ce qu’il faut retenir :
Face à cette pathologie omniprésente dans les cabinets, le laser rempli pleinement les objectifs qui sont : baisse de l’œdème et la douleur, réparation des tissus durant les 3 phases d’inflammation, prolifération et remodelage. Adapter les réglages de l’appareil au bilan quotidien permet de cibler au mieux les effets, garantissant une meilleure guérison.
La douleur est un signe qu’il ne faut pas négliger. Si cette dernière est prononcée et/ou perdure trop longtemps, il est conseillé au patient de consulter un médecin.
Pour plus d’informations sur ces appareils, cliquez ICI.
Dispositifs médicaux de classe IIb, lire attentivement les notices avant utilisation.
| Abonnez-vous à notre chaîne LinkedIn dédiée uniquement aux professionnels de santé sur laquelle vous retrouverez toute notre actualité hebdomadaire liée à notre domaine ! |  |
Auteur : Bernard BONTHOUX, Ostéopathe DO, consultant Chattanooga - DJO – MKDE
Sources / Illustrations : DJO France
Bibliographie: DJO France
