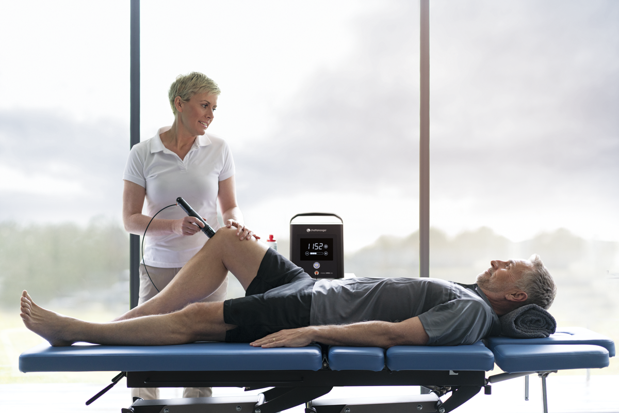
Tout savoir sur les Ondes de Choc
Page
- Vous lisez actuellement la page 1
- Page 2
- Page Page suivante