Traitement d’Hématomes : Quels intérêts de la thérapie LightForce et de la Photobiomodulation ?

L’hématome est « une collection de sang dans une cavité naturelle ou dans un tissu, consécutive à une hémorragie ». Il apparait comme une lésion « bleutée » et gonflée. Cela est le résultat de la rupture de vaisseaux sanguins. Cette rupture peut provenir de coups violents, à la suite d’une chirurgie ou lors d’un traumatisme indirect (entorse).
Traiter en urgence l’hématome par thérapie LightForce permet une accélération du processus de résorption, évitant les complications (compression) et une meilleure récupération.
Lexique
Attention, ne confondons pas hématome et ecchymose. Si dans les 2 cas il y a épanchement de sang, l’ecchymose est peu ou pas gonflé à l’instar de l’hématome qui produit une « bosse » en raison d’une présence de sang plus importante.
Physiopathologie
Evolution colorimétrique
L’hématome évolue sur 20 à 25 jours. Au début noirâtre, il passe au bleu (ou violacé) rapidement, puis au bout de 5 jours au vert (biliverdine), pour virer au jaune (bilirubine) vers le dixième jour. Enfin il se résorbe par la dégradation de l’hémoglobine (cause de ces variations de couleur).
Les causes
Elles sont diverses mais dans la majeure partie des cas, cela provient d’un choc physique ou à la suite d’une déchirure musculaire. Il peut être superficiel ou profond.
Attention à ne pas négliger d’autres facteurs, comme les maladies qui perturbent la coagulation (hémophilie, maladies infectieuse, etc), certains médicaments (anticoagulants, corticoïdes pris sur une longue durée), etc).
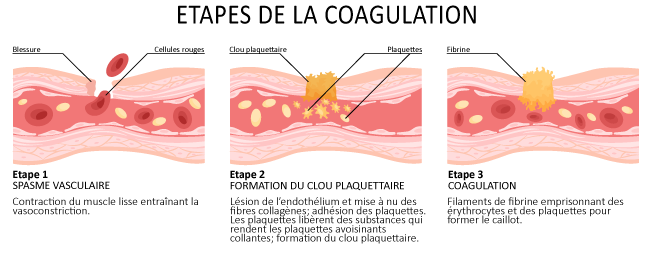
Evolution de l'hémostase
L’évolution de l’hémostase, à la suite de l’hémorragie, passe par différentes phases :
- 1 : Vasculaire : il se crée une vasoconstriction réflexe immédiate mais transitoire (de 15 s à 20 mn) des micro-vaisseaux afin de favoriser l’interaction plaquettes-endothélium.
- 2 : Plaquettaire : les plaquettes viennent adhérer aux surfaces endothéliales
- 3 : Plasmatique : coagulation localisée à la brèche vasculaire
Bilan diagnostic
Le bilan kiné, après avis médical, est assez simple :
| Interrogatoire | Les circonstances d’apparition, les antécédents et surtout les traitements médicaux en cours |
| Bilan visuel | Vérification de la dimension et de la couleur. Noter aussi l’état des tissus environnants |
| Palpation | Palpation superficielle de la peau (extensibilité, élasticité), mobilité de l’hématome et délimitation des contours |
| Mensurations | Les mensurations chiffrées avec un maitre ruban |
| Bilan actif | Limitations ou restrictions de mobilités |
| La douleur | Elle doit être notée à chaque étape de l’examen, dans quelles circonstances de mobilisation la douleur augmente, données chiffrées et échelle EVA |
| Bilan fonctionnel | A réaliser lors des différentes activités et si c’est un sportif ou non.Ce bilan doit permettre de détecter et prévenir un syndrome des loges demandant une consultation médicale. |
Examens complémentaires
- La radiographie (intérêt nul si bon examen) permet d’éliminer une fracture par contact direct,
- L’échographie (examen important) ou écho-doppler permet d’identifier la zone de saignement et son étendue. Examen, certes opérateur dépendant mais très utile pour suivre l’évolution de l’hématome.
- L’IRM sera surtout utile pour connaître l’état des structures environnantes comme les muscles et le système vasculaire.
Traitement par la thérapie LightForce
Physiologie
Pour bien comprendre l’action de la thérapie LightForce sur l’hématome, il convient d’avoir des objectifs :
- Baisse de la douleur
Important dans la période aigüe (24 premières heures) par le phénomène du gate-control, par diminution de la transmission du signal douloureux. Par la libération d'endorphines localement ou de manière indirecte par baisse de l'inflammation, de l’œdème, on aura alors une diminution de la compression des tissus et donc de douleur.
- Baisse de l'inflammation
Par baisse niveau de protéines inflammatoires et de la concentration en cytokine pro-inflammatoire responsables de l’augmentation du phénomène inflammatoire. Dans un deuxième temps, on aura une libération de NO (Monoxyde d’azote) qui augmentera la microcirculation et la vasodilatation donc élimination déchets.
- Phénomène de réparation
Par augmentation de production d’ATP sur les différents tissus.
Installation du patient
L’installation du patient doit privilégier une détente des muscles et fascias sus ou sous-jacent à l’hématome.
Phases de traitement
La première phase est primordiale et doit s’effectuer avec une tête sans contact choisie en fonction de l’étendue de l’hématome (large cône ou extra large cône).
Les réglages se feront en fonction de la profondeur de la lésion, pour garder des dosages moyens de 8 à 20 J/cm2 en surface. Commencer par des dosages plus faibles puis augmenter au fil du traitement.
Sur la première séance, le patient ne doit pas ressentir de chaleur.

Racine nerveuse
Si votre patient est hyperalgique, vous pouvez au début traiter la racine nerveuse en relation avec la zone de l’hématome :
- Technique : balayage sur les racines nerveuses
- Les réglages à effectuer sont de 3 à 4 mn et 13 à 17 W
- Tête de traitement : privilégier une tête sans contact adaptée en fonction des racines à traiter (tête plate ou large cône)

Les séances
Sur un hématome, vous pouvez intervenir en première intention avec la thérapie LightForce. On conseille 1 séance par jour pendant 7 jours puis en fonction de l’évolution vous pouvez espacer 1 séance tous les 2 jours.
Pour les praticiens prenant en charge les sportifs, dès la sortie du terrain vous pouvez effectuer une séance, voir à la pause du match (pour les lésions minimes).
Sur des sports avec chute, comme le vélo, il est important d’apporter les soins de nettoyage de la plaie mais vous pouvez effectuer une première séance de thérapie LightForce avant d’apposer les pansements.
Evolution d'un traitement sur hématome de J+3, J+7 et J+14
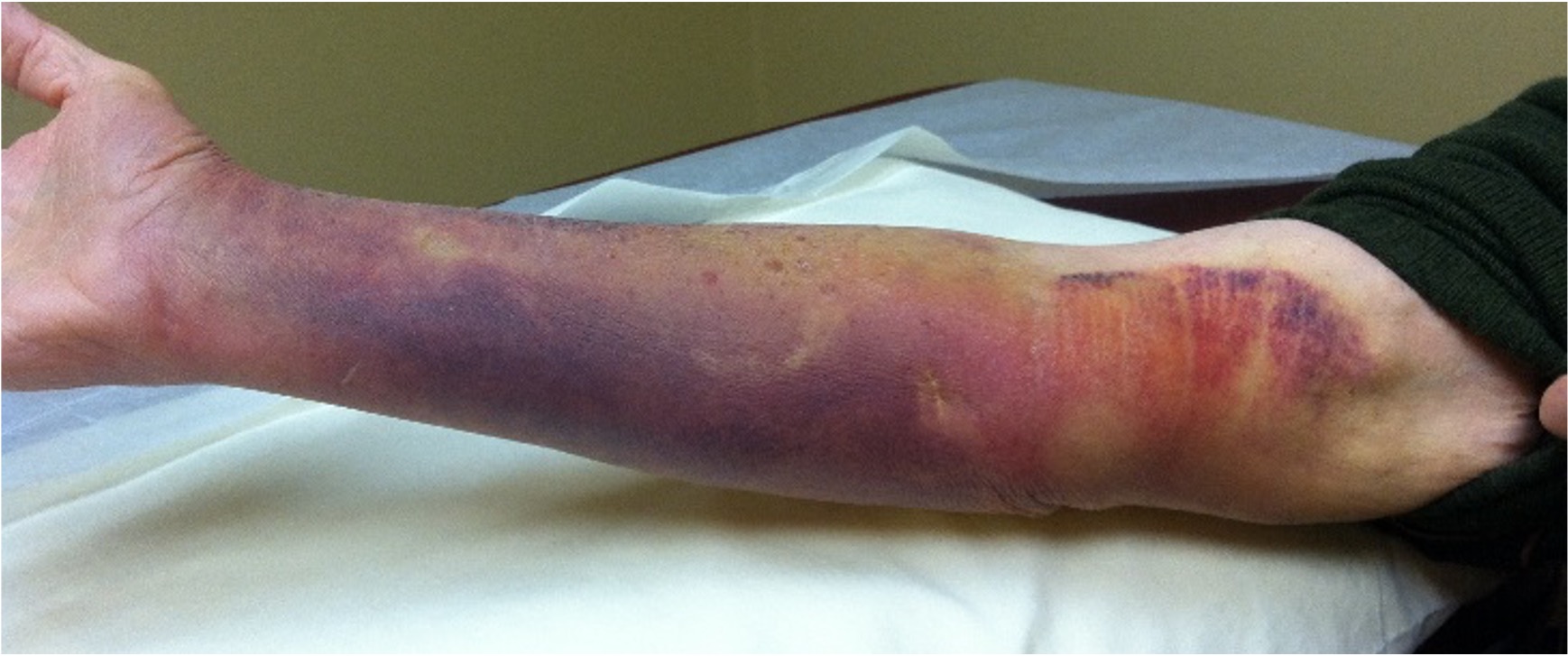
J + 3
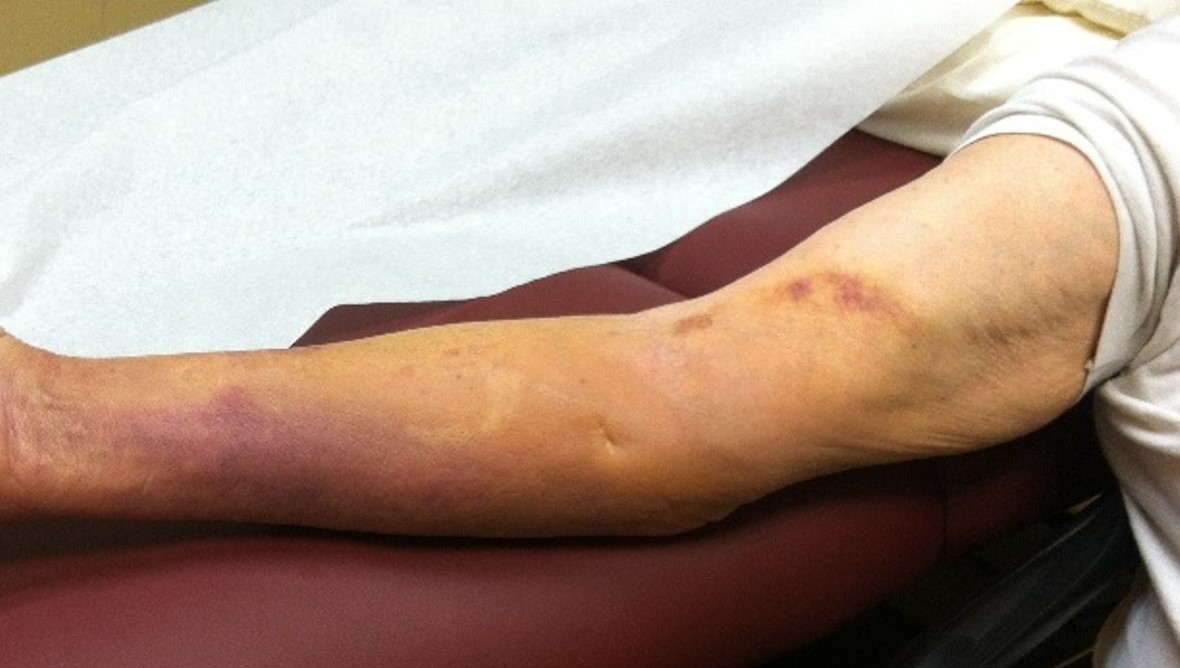
J+7
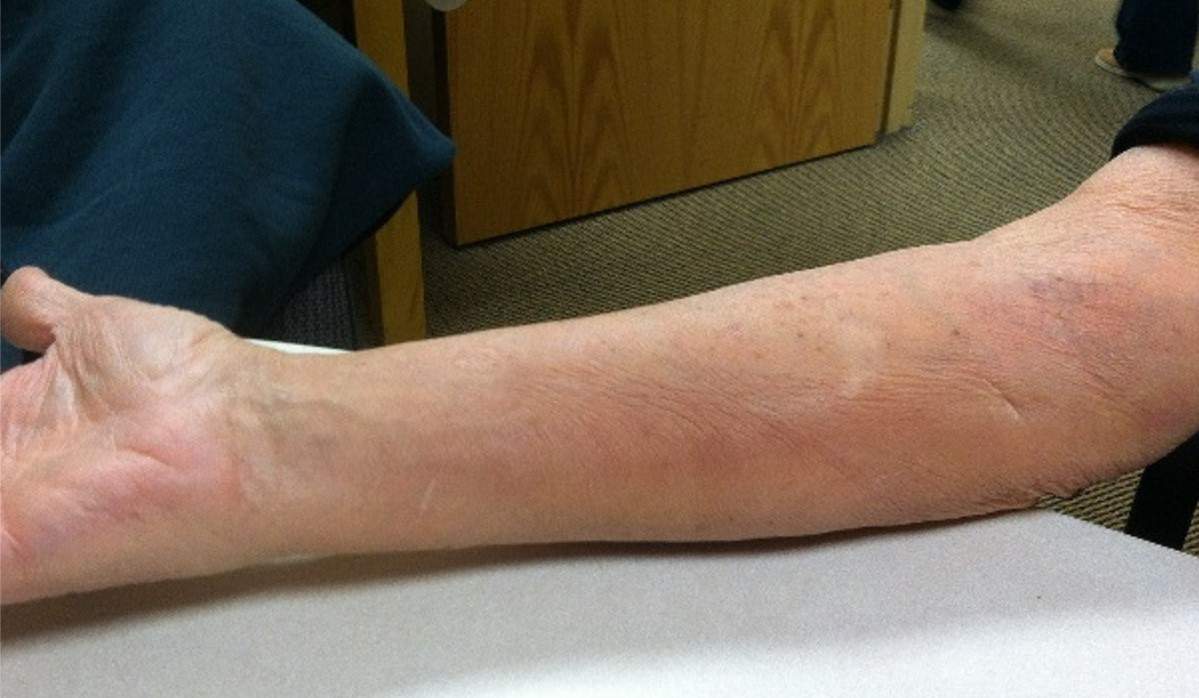
J+14
La kinésithérapie associée
Le traitement kiné en urgence peut suivre le protocole RICE (ou GREC) puis pratiquer du drainage, et en fonction de l’évolution, du massage, mobilisation et étirement.
Traitements complémentaires
Dans certain cas, consulter un médecin devient une urgence : s’il provoque des douleur ou engourdissements à distance (pieds-mains), l’hématome devient rouge, chaud et douloureux.
Médicamenteux: localement des crèmes à base d’arnica (bien nettoyer la peau si vous utilisez le laser après application), de l’homéopathie (Arnica Montana) ou du paracétamol pour la douleur.
Dans des cas extrêmes, il sera nécessaire de ponctionner voir envisager une intervention chirurgicale. Dans ces situations, la thérapie LightForce reste une thérapeutique de choix afin d’accélérer le drainage et la cicatrisation.
Conclusion
Traiter un hématome avec la thérapie LightForce permet :
- une diminution du délai de guérison par baisse rapide de l’hématome
- d'éviter les complications
- une baisse rapide de la douleur
Pour plus d’informations sur ces appareils, cliquez ICI.
Dispositifs médicaux de classe IIa, lire attentivement les notices avant utilisation.
| Abonnez-vous à notre chaîne LinkedIn dédiée uniquement aux professionnels de santé sur laquelle vous retrouverez toute notre actualité hebdomadaire liée à notre domaine. |  |
Auteur : Bernard BONTHOUX, Ostéopathe DO, consultant Chattanooga - DJO/ENOVIS – MKDE
Sources / Illustrations : DJO/ENOVIS France
Bibliographie :
- High-frequency near-infrared diode laser irradiation suppresses IL-1β-induced inflammatory cytokine expression and NF-κB signaling pathways in human primary chondrocytes. Lasers Med Sci. - 2121 - Sakata S and Al.
- Comparison of Photobiomodulation and Anti-Inflammatory Drugs on Tissue Repair on Collagenase-Induced Achilles Tendon Inflammation in Rats – 2018. Photomed Laser Surg - Ingvill Fjell Naterstad and Al
- Class 4. non-invasive laser therapy in clinical rehabilitation – Rehabil. fyz. Lék. - 2013 - Prouza O, Jeníček J, Procházka M.
- Prise en charge des lésions musculaires aiguës – 2018 - Rev Med Suisse
- www.larrousse.fr
